PJA ニュースレター No.17
がんの粒子線治療と日本
北海道大学大学院医学研究院医理工学グローバルセンター・
日本学士院 白土博樹
がんの陽子線治療や炭素線治療といった粒子線治療の昨今の世界的隆盛と保険適用の拡大には、日本の医理工学者の努力が大きく貢献している。
放射線治療は「がんに電離現象を集中し周囲の正常組織への照射量を減らすこと」が重要で、1890年代からX線で皮膚疾患に対して欧米中心に開始された。その後、ガンマ線、電子線、中性子線、ヘリウム線、パイ中間子線などが様々な体深部のがんに試されてきた。1980年代から、数mの電子加速器で発生できる高エネルギーX線が、故高橋信次博士(昭和56-60年 日本学士院会員)らの発案を源とするコンピュータ断層撮影と可動式多段絞りを利用した強度変調で華々しく発展して標準治療となっている。
X線治療では(ビームの射入方向から見て)がん遠端部より先の正常組織が照射されてしまう弱点を有するが、陽子線は加速器のエネルギー調整によりがんの深さで停止させ得るため、がん遠端部より先の正常組織の照射量を減らせ、大きながんもX線より安全に治療できる (図参照)。日欧米は、2000年代から産学官連携で技術競争を繰り広げつつ、陽子線治療がX線治療よりも放射線有害反応を減らせることを臨床試験等で示し続けたところ、各国で公的医療保険適用が進み治療患者数が年々増加し、すでに世界累計で30万人以上に利用されている。陽子線治療施設数は2024年6月時点で稼働中132(米国 46、日本20、中国8、他58)、建設中30であり、日本は装置小型化・安定性・呼吸等で動く臓器のがんへの照射技術等で世界をリードし、米国・アジアのトップクラスの大学病院・がんセンター32施設に日本製治療装置が導入されている。日本国内では、成人の限局性がん(頭頚部・肺・膵臓・肝臓・胆道・大腸・前立腺・骨軟部)の一部と小児がん全般が保険適用されている。
炭素線治療における日本の世界貢献は、陽子線以上である。炭素線は、陽子線より側方散乱が少なく体内線量分布がシャープで、X線や陽子線に抵抗性の低酸素がん細胞にも有効だが、吸収線量と生体反応の関係が複雑で、装置は陽子線より約3-5倍高額である。日本では、故梅垣洋一郎博士ら先見的な医理工学者が放射線医学総合研究所(現在の量子科学技術研究開発機構)での炭素線治療装置開発を推進し、臨床研究を1994年に開始し、優れた臨床成績を発表し続けた。炭素線治療施設は世界で16施設(日本7、中国3、ドイツ2、他4)が稼働し4施設が建設中で、20施設中11施設が日本製装置を導入している。すでに世界で5万人以上に利用され、日本では陽子線治療とほぼ同じがん種(長期実績がない小児腫瘍を除く)のほか、婦人科領域の悪性黒色腫・子宮腺がんが保険適用されている。
ちなみに、筆者は2014-16年に関連学会委員長を拝命し、長年患者負担額が大きい先進医療であった粒子線治療の初めての保険適用のために、札幌の自宅を朝5時に出て、東京で厚生労働省との対面会議や日本全体の施設をまとめる会議を行い、夜11時に帰宅する出張を週1~2回1年半続けたところ、感染症が悪化し敗血症となり死地を彷徨った。「大学の基礎研究を保険適用に繋げて誰でも受けられる治療にできること」が医理工学の醍醐味と意気込み、睡眠不足を軽んじていたが、60歳目前の体には十分な休養が必要なことも、その時悟った。10年後の今となっては、良い思い出である。
現在、日本はリアルタイム画像追跡+迎撃照射法、超電導磁石による炭素線治療装置の小型/軽量化などにおいて他国をリードし、レーザー駆動イオン加速による超小型化にも挑戦しており、今後もわが国の医理工学研究や産学官連携への期待は大きい。
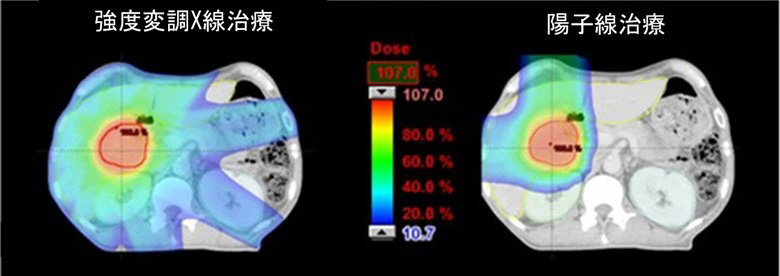
図:肝臓がん(赤い輪郭)に対して通常の強度変調X線治療では、X線ががんをすり抜け正常肝臓全体に処方線量の20%以上が照射されてしまうが、陽子線治療では照射されない正常肝臓領域が広いため、有害反応発生確率が低い。



